患者,男,52 岁,因「发热伴腹泻 6 天」于 2019-04-19 入院。
患者入院前 6 天出现畏寒发热,最高体温 39.0℃,伴腹泻,无腹痛,04-15 就诊于门诊查大便常规+OB 无殊,血常规+CRP:WBC 20.4*109 /L,N 83.3 %,CRP 266.1 mg/L,考虑「感染性发热」。
予左氧氟沙星针抗感染治疗 4 天效果欠佳,仍持续发热,并出现右上腹不适,伴尿色加深,复查血常规+CRP:WBC 19.88*109 /L,N 83.9 %,CRP 293.0 mg/L,PCT 4.50 ng/ml,肝功能:ALT 226 U/L,TB 62.1 μmol/L,拟「感染性发热」收住我科。查体:急性面容,皮肤巩膜轻度黄染。心肺无殊。腹平软,无明显压痛及反跳痛,肝脾肋下未及,肝区叩痛 (+),莫菲氏征阴性,移动性浊音 (-)。双下肢无水肿,神经系统查体无殊。
患者急性发热伴炎症指标明显升高,并伴有脏器功能损伤,考虑「脓毒血症」,但具体感染部位不明确,伴有右上腹不适、肝区叩痛、肝功能异常,需考虑肝胆系统感染可能,病原菌以阴性菌可能性大,门诊左氧氟沙星针效果不佳,予美罗培南针 0.5 g q8 h 加强抗感染,并完善急诊全腹 CT 平扫:肝内多发混杂密度灶,肝脓肿可能,请增强进一步检查。
回盲部肠壁略厚,考虑炎性病变 (图 1、2)。综合病史、临床表现及影像学检查,患者肝脓肿基本明确,但病原学不明,复习患者既往病史发现,患者 3 月前曾因「反复腹泻半年」行肠镜检查,结果:「回盲部溃疡」(炎症性肠病?结核?),活检病理:「回盲部」肠粘膜慢性活动性炎,表面见炎性坏死渗出物,局部表面见「阿米巴滋养体」样结构 (图 3、4),诊断「肠阿米巴病」,予奥硝唑治疗 10 天后腹泻症状消失。
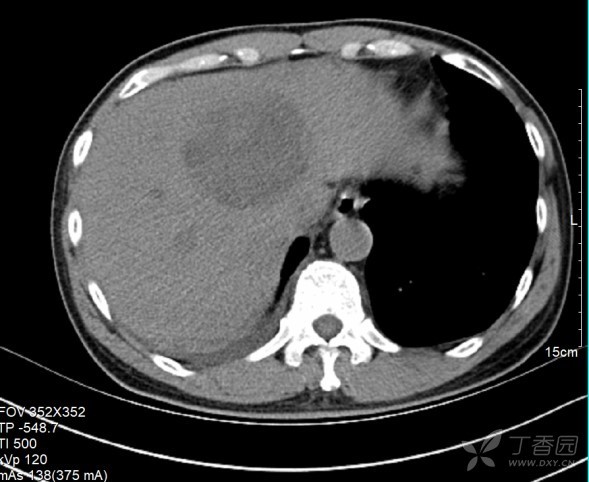
图 1
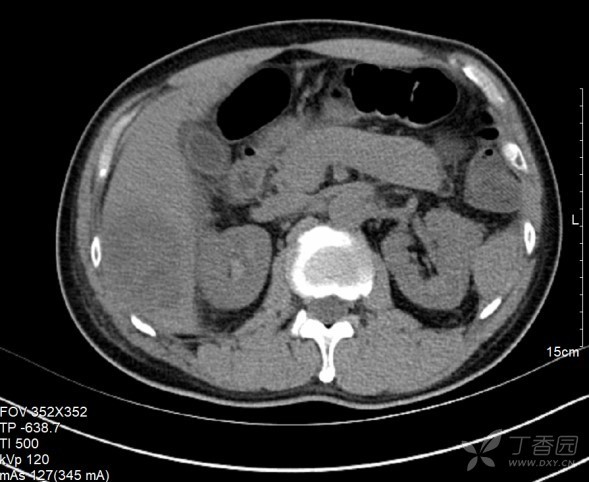
图 2
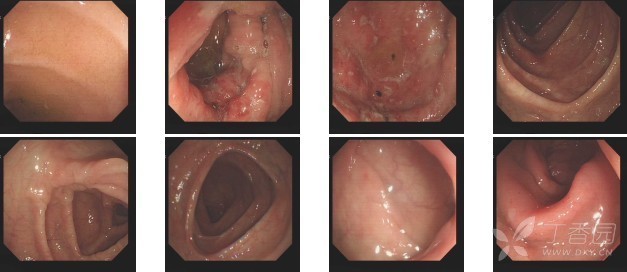
图 3

图 4
患者发热伴腹泻,CT 提示回盲部肠壁略厚,既往有「肠阿米巴病」病史,而且该病有易复发、易慢性化的特点,也可引起肠外并发症,考虑「阿米巴肝脓肿」不能排除,予加用甲硝唑针治疗阿米巴并兼顾厌氧菌,但送检大便未找到阿米巴滋养体和包囊。
排除禁忌后于 04-22 行肝脓肿穿刺置管引流术,脓液送检未找到阿米巴滋养体和包囊,涂片革兰染色可见少许阳性菌。同时予完善肠镜检查:回肠末端粘膜见散在淋巴滤泡,未见隆起溃疡及肿块 (图 5)。考虑为细菌性肝脓肿,血培养及脓液培养回报均阴性,予停用甲硝唑针,换用莫西沙星片继续巩固抗感染治疗,05-03 复查血常规+CRP:WBC 7.63*109 /L,N 67.7 %,CRP <1.3 mg/L,PCT 0.14 ng/ml,嘱继续莫西沙星片抗感染治疗至总疗程满 4 周。
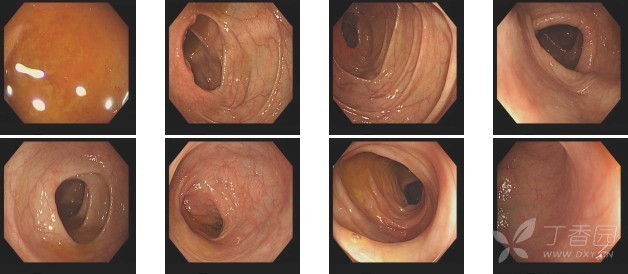
图 5
肝脓肿是由各种微生物侵入肝脏并在其中繁殖而导致肝脏的占位性病变,若不及时进行有效治疗,将会导致危及生命的严重后果。引起肝脓肿最常见的病原体包括细菌性、寄生虫性、真菌性和结核性,其中细菌性最常见 (80%),西方国家细菌性肝脓肿的主要致病菌是大肠埃希菌,而亚洲国家则是肺炎克雷伯菌,其中高毒力肺炎克雷伯菌易引起侵袭性综合征,往往伴随肝外部位的感染,如眼内炎、脑膜炎、肺脓肿和坏死性筋膜炎 [1]。细菌性肝脓肿来源主要有 4 个途径:门静脉途径、胆道途径、肝动脉途径和直接肝脏途径,其中超过 50% 为胆源性。本例患者病程中有腹泻,考虑肠源性感染通过胆道逆行所致。肝脓肿最常见的症状是发热 ( 81 % ) 和腹痛 ( 73 % ) [2]。
细菌性肝脓肿的治疗方式主要有药物治疗、穿刺引流和手术治疗三种方式。药物治疗是最基础的治疗,一般 3 cm 以下小脓肿或早期未液化的肝脓肿可行内科抗感染治疗。抗菌药物疗程应根据治疗的应答情况决定,包括 B 超复查情况、发热、血常规和炎症指标。抗菌药物的最佳疗程目前还不明确,中国台湾的一项研究认为需 3 周的静脉序贯 1-2 月的口服,而美国的一项研究则认为 2-3 周静脉目标治疗序贯 1-2 周的短疗程同样可以达到有效治疗 [3,4]。穿刺引流适用于大小在 3-5 cm 的脓肿,尤其是单个较大的脓肿。大数据分析表明早期穿刺可降低治疗费用、缩短住院时间。有研究发现多次细针穿刺抽脓效果与持续的置管引流无差异,且具有操作简单、病人舒适、降低费用的优点 [5]。手术治疗适应症主要包括以下几方面:1. 非手术治疗效果差、慢性肝脓肿因其壁厚经非手术疗法难以奏效;2. 需要处理原发疾病 (如肝内外胆管结石、胆囊炎等);3. 脓肿破溃入胸腔、腹腔者 [6]。
参考文献:
[1] Lau YJ, Hu BS, Wu WL, et al. Identification of a major cluster of Klebsiella pneumoniae isolates from patients with liver abscess in Taiwan. J Clin Microbiol, 2000, 38(1):412-414.
[2] Ali AH, Smalligan RD, Ahmed M, et al. Pyogenic liver abscess and the emergence of Klebsiella as an etiology: a retrospective study. Int J Gen Med, 2013, 7:37-42.
[3] Siu LK, Yeh KM, Lin JC, et al. Klebsiella pneumoniae liver abscess: a new invasive syndrome. Lancet Infect Dis, 2012, 12:881–887.
[4] Rahimian J, Wilson T, Oram V, et al. Pyogenic liver abscess: recent trends in etiology and mortality. Clinical Infectious Diseases, 2004, 39(11):1654–1659.
[5] Yu SC, Ho SS, Lau WY, et al. Treatment of pyogenic liver abscess: prospective randomized comparison of catheter drainage and needle aspiration. Hepatology, 2004, 39:932–938.
[6] Khan R, Hamid S, Abid S, et al. Predictive factors for early aspiration in liver abscess. World J Gastroenterol, 2008, 14(13):2089-2093.
