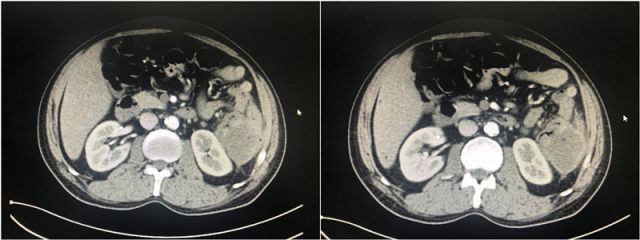
患者于某某,男,56 岁,因「腹痛、大便性状改变」2018.7.30 入济南市第三人民医院综合治疗二科,行肠镜检查示距肛缘 38-40 cm 处可见环腔不规则增生,病理结果示(结肠)腺癌。腹部 CT 考虑结肠脾曲结肠癌侵犯脾脏及腹膜并腹腔多发淋巴结转移。肿瘤科接诊后,依据患者病史、症状、体征及肠镜病理,诊断结肠癌明确。为制定最佳治疗方案,患者获益,综合治疗二科联系胃肠外科及 CT 室行 MDT 讨论,胃肠外科认为肿瘤较大,已经侵犯脾脏,同时多发淋巴结转移,而且 CT 阅片肿瘤后缘与肾脏间隙不清,肿瘤无法切除或不能完全切除可能,建议先行新辅助化疗,评价病情后再行手术治疗。
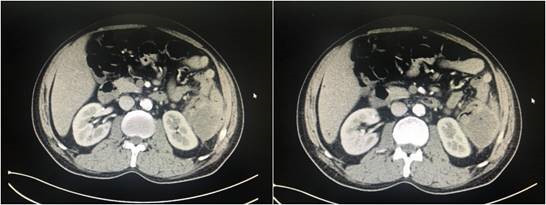
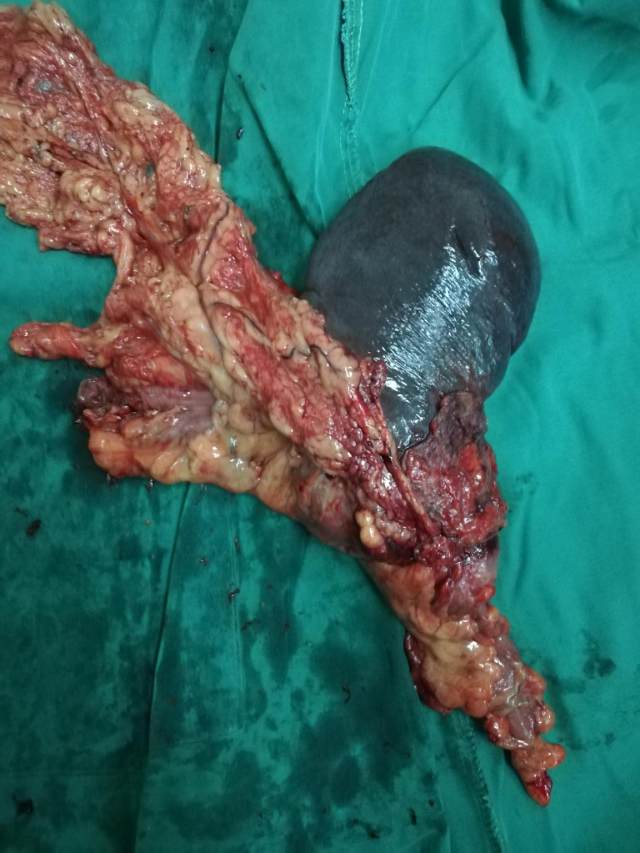
患者在综合治疗二科给予 mFOLFOX6 方案全身化疗 3 疗程,期间给予抑酸,保肝,营养心肌,调节免疫等辅助治疗。化疗中未出现明显骨髓抑制及胃肠道反应,化疗结束后复查血常规、肝功未见明显异常出院。患者于 2018.9.17 再次入院,查血常规及肝肾功无异常,再次复查 CT 并 MDT 病例讨论。CT 室认为患者转化治疗后影像学分析肿瘤大小没有明显变化,但脾下极肾间隙显露,肿瘤侵犯脾脏面积退缩减小,周围淋巴结减小。胃肠外科分析认为对于结肠恶性肿瘤首选手术,但术前考虑转移或者无法完全切除患者因先行辅助化疗,目前患者转化治疗起效,一般情况好,没有贫血及肝肾功能障碍,没有手术禁忌,可以转外科手术。患者转科胃肠外科后做好术前准备,科内组织病例讨论,制定最佳手术方案,于 2018.9.21 全麻下剖腹探查。术中见肿瘤位于脾曲,约 8*5*5 cm,侵犯脾脏及膈肌成团固定,侵出浆膜,周围见肿大淋巴结,肿瘤下后缘与肾脏有间隙,行左半结肠扩大联合脾脏切除术。手术经过顺利,术后给予一级护理、心电监护、补液预防感染及营养治疗,患者恢复良好,术后 10 天拆线。病理示(结肠脾区)粘液腺癌,切面积 8*4 cm,侵出浆膜达周围组织并侵及脾脏。肠周淋巴结 15 枚均未查见癌。后患者于 2018.10.15 再次入肿瘤科行手术后综合治疗。
随着信息技术和影像检验技术的飞速发展,许多疾病的诊治模式已经悄然发生转变,传统三级诊疗模式(即主任医生-主治医生-住院医生)已经不能满足病人对提升治疗后生活质量的需求。多学科诊疗模式(multiple disciplinary team,简称 MDT)下,来自外科(肿瘤外科)、(肿瘤)内科、放疗科、放射科、病理科、内镜中心等科室的专家组成一个比较固定的治疗团队(即 MDT),针对某一疾病、某个病人,通过定期定时的专家会诊形式,提出适合病人目前病情的最佳治疗方案,继而由主管该病人的学科单独或多学科联合严格执行该治疗方案,同时定期对病人的治疗反馈进行质量评估和优化,不断修正现有的诊疗模式。
MDT 诊疗模式是以病人为中心,将多学科的诊治优势强强联合,以期达到临床治疗的最大获益。基于 MDT 讨论的诊疗模式即可有效地减少临床医生的主观偏差,更加客观、规范地依据病情进程选择最合适的治疗措施。济南市第三人民医院自 2015 年尝试用 MDT 诊治模式以来已形成常态化、规范化,解决了一些复杂的胃肠道肿瘤治疗难题(如进展期胃癌、超低位直肠癌等)。MDT 多学科诊疗模式成为了肿瘤治疗乃至各类疑难杂症攻坚克难最有利的手段,让每个肿瘤病人得到最合适、临床获益最大的治疗。
术前影像图片 (2018.07.30)
3 周期新辅助化疗后复查(2018.09.18)
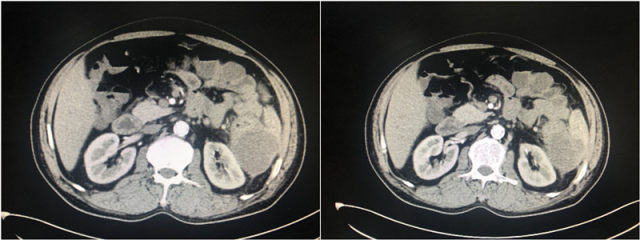
术后影像图片(2018.10.16)
 、
、
肿瘤标本
术后与胃肠外科团队合影
术后与肿瘤放疗科团队合影

