甲状腺书院特推出「月旦评」栏目,每月 1 期,盘点前一个月甲状腺领域重要期刊、文献和最新进展,摘取精华、捋清重点,为甲状腺相关领域医生科研与临床工作提供参考。
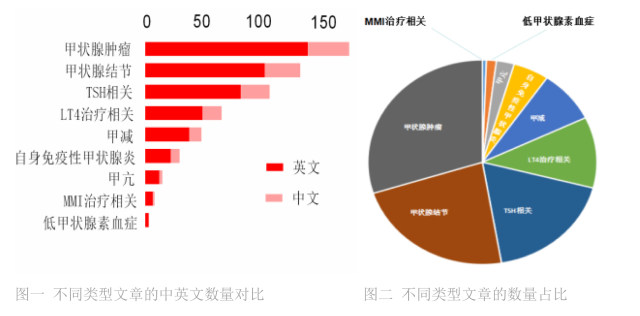
利用 PUBMED 和 CNKI 数据库,进行时间限定(2018 年 5 月 1 日~5 月 31 日),检索甲状腺相关文章。经统计,5 月共发表甲状腺相关文章 712 篇(英文 475 篇,中文 237 篇),有相当数量的文章是国内专家在国际上发出的声音,例如:华西医院生物治疗国家重点实验室彭勇教授团队;天津医科大学公共卫生学院营养与食品卫生学系张万起教授团队;山东大学附属山东医院内分泌科赵家军教授团队;中国医学科学院阜外医院唐熠达教授团队;中国医科大学附属第一医院内分泌与代谢病科滕卫平教授团队。
上一期,我们邀请到南京医科大学第一附属医院内分泌科武晓泓教授,为我们进行点评,其中「BRAF V600E 基因突变辅助的危险分层指导 SI-PTC 精准治疗」引人关注。
本期我们遴选其中精华文章 9 篇(按影响因子由高到低进行排序),特邀请到上海交通大学医学院附属瑞金医院叶蕾副主任医师进行点评,以飨读者。

NO.1
Global epidemiology of hyperthyroidism and hypothyroidism
甲状腺功能亢进症和甲状腺功能减退症的全球流行病学研究
文章来源:Nat Rev Endocrinol
影响因子:18.318
甲状腺激素对生长发育及能量代谢至关重要。甲状腺功能亢进症(甲亢)及甲状腺功能减退症(甲减)是全球高发疾病,并严重影响人群健康,而碘摄入对降低甲状腺疾病发病风险意义重大。本文系统回顾甲亢和甲减的全球流行病学,突出强调地理差异和碘摄入情况对甲状腺疾病发病风险的影响,强调发达国家(尤其欧洲)不应忽视碘缺乏的危险,并呼吁发展中国家对甲状腺功能异常及碘缺乏情况进行更详尽流行病学调查。
【专家点评】
甲状腺功能异常对人类健康的影响巨大,尤其是孕妇与儿童,因此对于甲状腺功能异常疾病的流行病学、危险因素、治疗的切点与目标的认识非常重要。美国的 NHANS 研究、中国的 IITD 与 SHEP 研究均做出了重要贡献。不同国家与地区甲状腺功能异常的患病率与发病率差别很大,这与调查人群的性别、年龄、碘营养状态与遗传易感性等许多因素相关。其中,碘营养状态是影响甲状腺功能的最关键因素之一,值得注意的是 2/3 的全球人口居住在碘缺乏地区,同时由于饮食与农业结构的变化,部分地区正在或者已经从碘充足地区演变为碘缺乏地区。在碘营养充足地区,甲亢、自身免疫性甲状腺疾病的患病率较碘缺乏地区高。虽然甲状腺功能检查的推广与起始治疗阈值的降低使得未诊断甲状腺疾病的比例逐渐降低,越来越多的轻度甲状腺功能患者被诊断出来,比如妊娠期与老年甲减,对于这部分患者治疗的起始点与目标仍需长期随访的 RCT 研究提供更多证据。
NO.2
Direct effects of thyroid hormones on hepatic lipid metabolism
甲状腺激素对肝脏脂质代谢的直接影响
文章来源:Nat Rev Endocrinol
影响因子:18.318
众所周知,甲状腺激素对肝脏脂肪酸和胆固醇合成和代谢有重要影响,甲减与血清甘油三酯、胆固醇水平升高以及非酒精性脂肪肝(NAFLD)发病相关。本综述详细总结甲功正常及异常情况下,甲状腺激素对脂肪生成、脂肪酸氧化、胆固醇合成、胆固醇逆转运的作用,并提出甲状腺激素类似物治疗肝脏相关代谢性疾病的可能(如高胆固醇血症和 NAFLD)。
【专家点评】
甲状腺激素是调控机体脂肪合成与代谢的重要激素,这在甲亢与甲减病人治疗前后的脂肪合成与代谢的特征可见一斑。对于该领域近几年的研究进展得益于大量动物实验与人群研究。目前我们知道,甲状腺激素对于肝脏脂肪代谢的调控以细胞自主模式进行,参与到脂肪代谢的整个过程。首先,甲状腺激素可以动员白色脂肪组织中的脂肪溶解并从膳食中增加游离脂肪酸的摄取;在肝细胞内部,甲状腺激素与其受体结合之后,上调脂肪生成;更为重要的是甲状腺激素可以促进脂肪降解:1)促进肝脏细胞胞浆内的脂肪降解,2)激活溶酶体酸酯酶与胆固醇酯水解酶介导的溶酶体降解,3)促进线粒体脂肪酸氧化。甲状腺激素对于循环中胆固醇水平的影响主要通过刺激极低密度脂蛋白(VLDL)/低密度脂蛋白(LDL)合成、外周组织的反向运转、肝脏低密度脂蛋白受体(LDLR)重新摄取以及胆汁酸合成完成。这个过程主要通过甲状腺激素对于关键酶基因转录的调控完成。除此之外,甲状腺激素的对于 PI3K-RAC/AKT 通路的直接作用、促甲状腺激素(TSH)对于肝脏脂肪代谢的调控也发挥了重要作用。基于上述发现,从 1986 年开始,人们即开始寻找可以用于控制脂肪代谢紊乱以及非酒精性脂肪肝的甲状腺激素类似物类药物,但如何克服其心脏、骨骼以及肌肉的副作用,是亟待解决的问题。
NO.3
Long noncoding RNA AB074169 inhibits cell proliferation via modulation of KHSRP-mediated p21 expression in papillary thyroid carcinoma
长链非编码 RNA AB07169 通过调节 KHSRP 介导的 p21 在甲状腺乳头状癌中的表达抑制细胞增殖
文章来源:Cancer Res(华西医院生物治疗国家重点实验室彭勇教授团队)
影响因子:9.122
长链非编码 RNA(lncRNA)是肿瘤发生相关基因表达的新型调节因子,然而其在甲状腺乳头状癌(PTC)发生中的作用仍不清楚。本研究对 IncRNA 谱进行详细探究,并发现 lncRNA AB074169 (lncAB) 在 PTC 中显著下降。进一步机制研究发现 lncAB 过表达导致细胞周期停滞并抑制肿瘤细胞生长,而敲除 lncAB 会促进肿瘤细胞增殖,由此说明在 PTC 中 lncAB 起抑制肿瘤生长的作用。
【专家点评】
本文作者发现了 PTC 中发挥抑癌作用的 lncAB,并阐明了其抑制甲状腺细胞增殖的分子机制。作者首先比较 PTC 与其周围正常甲状腺组织之间的 lncRNA 表达谱,发现 lncAB 在 PTC 中显著下调,并且在早期与晚期 PTC 中并无差异,提示 lncAB 的下调是 PTC 的早期事件。接着利用细胞系以及裸鼠移植瘤模型,发现 lncAB 可在体内、体外抑制 PTC 细胞增殖,其机制可能与 KHSRP-p21-CDK2 轴有关。进一步的研究发现,lncAB 可通过不稳定化 KHSRP mRNA 而与 KHSRP 蛋白结合并降低其表达水平,进而导致 p21 表达水平增高,发挥其抑制细胞增殖的作用。
基于上述研究结果,文章作者提出一个 lncAB 调控甲状腺细胞增殖状态的模型:正常甲状腺细胞中,lncAB 基因高表达,KHSRP 低表达,p21 从 KHSRP 复合体中被释放进而被转录,细胞增殖受抑制。而在 PTC 肿瘤细胞中,甲基化使得 lncAB 表达显著下调,肿瘤细胞增殖。该研究在一定程度上填补了目前人们对于 lncRNA 与 PTC 发生发展认识的欠缺。
No.4
Quality of life and neuropsychiatric disorders in patients with Graves' Orbitopathy: Current concepts
Graves』眼眶病患者的生活质量和神经精神障碍:当前概念
文章来源:Autoimmunity reviews
影响因子:8.961
Graves 病是一种自身免疫性慢性甲状腺炎,常与 Graves 眼病(GO)的发展有关。因此,GO 患者经历生活质量和社会功能的损害,并可能发展成神经行为综合征,从焦虑到抑郁或精神障碍。迄今为止,GO 患者神经精神障碍的发病机制尚不清楚。事实上,GO 患者神经精神障碍的发展与改变的循环甲状腺激素对神经系统的不利影响有关。本文综述了 Graves 病神经精神异常的最新证据,主要关注其对生活质量和心理社会功能的影响。
【专家点评】
Graves 病是一种器官特异性自身免疫性甲状腺疾病,常伴有 GO 的发生,其主要特征为眼球突出,斜视,视力障碍,眼表炎症和干眼症。GO 患者通常合并生活质量下降和社会功能受损,包括阅读、看电视、驾车等与视力相关的日常社会功能的下降。并可能出现神经行为综合征,如情绪障碍(冲动,易怒),认知障碍(记忆力,注意力,计划能力和执行力受损)和情感障碍(焦虑,抑郁,狂躁)等。
目前,评估 GO 患者的疾病情况主要基于眼部症状的活动性和严重度,缺乏对患者在疾病各阶段的生活质量和心理健康的关注,因此,应该制定评估 GO 患者的生活质量问卷(GO-QOL),在随访过程中定期对这些患者进行全面的生活质量和神经精神评估。同时这种评估管理应该是多学科的,不仅包括眼科,内分泌科和放射科医生,还应包括神经科和精神科医师。通过了解哪些因素对 GO 患者生活质量有较大影响,以更好了解患者的治疗效果,及时调整治疗方案及制定诊疗新策略。
NO.5
Adverse effects on thyroid of Chinese children exposed to long-term iodine excess: optimal and safe Tolerable Upper Intake Levels of iodine for 7- to 14-y-old children
中国儿童长期碘摄入过量对甲状腺的危害:7~14 岁儿童的最佳安全上限
文章来源:Am J Clin Nutr(天津医科大学公共卫生学院营养与食品卫生学系张万起教授团队)
影响因子:6.926
碘摄入过量对儿童的不良影响尚不明确,且摄入碘的安全上限也不清楚。本研究对 2224 名饮用水中碘摄入过量的儿童进行横断面研究,旨在评估长期慢性碘摄入过量对儿童甲状腺功能的影响,发现在长期碘摄入过量的儿童中指标甲状腺体积和甲状腺肿比促甲状腺激素(TSH)和甲状腺球蛋白(TG)更敏感,并推荐 7~10 岁儿童碘摄入上限为 250ug/d,11~14 岁儿童上限为 300ug/d。
【专家点评】
本文为横断面研究,比较了中国山东省四个不同碘营养状态地区共 2224 名 7~14 岁儿童的尿碘与甲状腺功能、结构指标。为了更加准确的评估尿碘水平,研究者使用 24 小时尿碘测定,并重复 2 次。研究发现在 7~14 岁儿童中,甲状腺的体积与甲状腺肿的发生与碘过量摄入独立相关。7~10 岁儿童碘摄入 ≥ 250~299 μg/d 的甲状腺肿发生风险 OR 为 8.8(95% CI: 2.3,34.0),11~14 岁儿童碘摄入 ≥ 300~399 μg/d 的甲状腺肿发生风险 OR 为 5.2(95% CI: 1.5,18.3)。虽然碘摄入增高的儿童同时存在血清 TSH 与 TG 的升高,但可能与其他因素有关。因而作者推荐 7~10 岁儿童碘摄入上限为 250ug/d,11~14 岁儿童上限为 300ug/d。本研究的缺陷在于无受试者随访资料,无法判断甲状腺肿与碘摄入过量的因果关系。
NO.6
Blocking mitochondrial cyclophilin D ameliorates TSH-impaired defensive barrier of artery
阻断线粒体亲环蛋白 D 可改善 TSH 损伤的动脉血管屏障
文章来源:Redox Biol(山东大学附属山东医院内分泌科赵家军教授团队)
影响因子:6.337
内皮细胞(ECs)构成血管的防御屏障、维持血管稳态。而 ECs 中的线粒体氧化应激显著影响血管疾病的发生和发展。血清 TSH 水平升高是亚临床甲减发生心血管疾病的危险因素。因此,本研究旨在探究 TSH 水平升高对 ECs 的影响及作用机制,结果发现 TSH 水平升高触发 ECs 中线粒体扰动,而阻断线粒体亲环蛋白 D 可增强 TSH 高水平暴露下 ECs 细胞的抵抗能力、改善 TSH 损伤的血管屏障。
【专家点评】
本研究探讨了 TSH 对血管内皮功能的影响及分子机制。研究从 TSH>10 的甲减病人入手,证实甲状腺激素可以降低血清内皮素-1 水平。继而研究者使用了三个基因敲除小鼠:TT-KO,Tshr-/-,CypD KO 小鼠,证实升高的 TSH 通过 TSHR、CypD 而影响氧化应激损伤内皮血管功能,进一步在体外培养的 HUVECs 细胞中证实,氧化应激水平的升高与 CypD 的功能上调和 mPTP 的开放增加有关,最后阐明 TSH 可以通过 AMPK/SIRT3 信号通路增加 CypD 的乙酰化水平。本研究首次证实了 TSH 对血管内皮损害的分子机制。研究结果提示抑制 CypD 的功能可以逆转高水平 TSH 对血管内皮的损伤,为潜在的药物治疗靶点。
NO.7
Comparison of Therapeutic Triiodothyronine Versus Metoprolol in the Treatment of Myocardial Infarction in Rats
三碘甲状腺原氨酸与美托洛尔治疗大鼠心肌梗死的疗效对比
文章来源:Thyroid(中国医学科学院阜外医院唐熠达教授团队)
影响因子:5.515
众所周知,β受体阻滞剂是心肌梗死(MI)的标准治疗方案,而临床前研究显示甲状腺激素对治疗心血管疾病具有一定安全性和有效性。考虑到甲状腺激素可以与交感神经系统相互作用,本研究旨在对比三碘甲状腺原氨酸(T3)和美托洛尔治疗大鼠 MI 的病理生理和信号传导机制。结果表明,T3 和美托洛尔均增加患者心室收缩力、降低房性心律失常发生率,在某些方面 T3 甚至优于美托洛尔。T3 和美托洛尔的作用机制与减弱炎症、氧化应激相关基因表达及恢复离子通道和收缩蛋白表达相关。本文提出在美托洛尔不耐受患者中 T3 替代美托洛尔治疗的可能性。
【专家点评】
虽然越来越多的证据显示补充甲状腺激素可以使重症心血管疾病患者获益,但缺乏甲状腺激素与标准治疗药物的对比研究;另一方面,甲状腺激素与交感神经系统在 MI 后心力衰竭治疗中的交互机制并未获得充分研究。本文作者在前降支结扎造模的急性心肌梗死-心力衰竭大鼠模型中,对比小剂量甲状腺激素(5 µg/kg/d)与美托洛尔(100 mg/kg/d)的治疗效果,发现两者对心脏超声、血流动力学、心律失常与血管舒张功能疗效相似;而 T3 对左房内径、心肌纤维化、心律失常持续时间及主动脉对乙酰胆碱的反应性的改善优于美托洛尔。研究还发现上述功能学指标的改善可能与甲状腺激素对心脏功能关键基因的调节相关,例如心脏收缩蛋白、甲状腺激素和β-受体信号通路基因等。提示甲状腺激素与β-受体信号通路具有有益的交互对话机制。本研究为心肌梗死和心力衰竭的治疗提供新的治疗靶点和思路,为心肌梗死或心力衰竭患者补充甲状腺激素提供理论基础。
NO.8
COUP-TF1 Modulates Thyroid Hormone Action in an Embryonic Stem-Cell Model of Cortical Pyramidal Neuronal Differentiation
鸡卵清蛋白上游转录因子 1 在皮层锥体神经元分化的胚胎干细胞模型中调节甲状腺激素作用
文章来源:Thyroid(中国医科大学附属第一医院内分泌与代谢病科滕卫平教授团队)
影响因子:5.515
甲状腺激素对大脑发育以及时间、空间定向能力至关重要。甲状腺激素过量或缺乏均可导致脑和感觉神经系统发育的不可逆损伤。鸡卵清蛋白上游转录因子 1(COUP-TF1)在神经元发育的早期表达及正常脑结构的形成必不可少。既往研究发现甲状腺激素刺激基因表达与 COUP-TF1 水平负相关。本研究发现 COUP-TF1 在调节正常皮质生成所需的 T3 刺激的基因表达的时间和幅度中起着重要的作用。
【专家点评】
基于大脑皮质的复杂性以及甲状腺激素细胞特异性的调节机制,本文的研究者首先创建了一个改良的小鼠胚胎干细胞神经分化模型,这个模型使得枕叶皮质能够成功分化为锥体神经元,后者高表达 COUP-TF1。在这个细胞模型中,作者观察到 T3 处理可以使得巢蛋白(nestin)阳性的始祖细胞数目增加,神经元的细胞标记物表达也升高。敲除 COUP-TF1 之后,nestin 阳性的始祖细胞出现凋亡,数目降低。与野生型相比,敲除 COUP-TF1 敲除后,T3 诱导的 nestin 阳性的始祖细胞数目更多,神经元的细胞标记物,尤其是 Tbr1、RC3 表达峰值提前,表达水平更高,提示 COUP-TF1 缺失时 T3 敏感性增加。COUP-TF1 在调节正常皮质生成所需的 T3 靶基因表达的时间和幅度中起着重要的作用。本研究结果将为阐明甲状腺激素对大脑皮层发育的时空特异性调控机制提供实验依据。
No.9
雌激素与甲状腺癌相关性的研究进展
文章来源:现代肿瘤医学
甲状腺癌是最常见的内分泌肿瘤,近年来甲状腺癌的发病率有逐年递增趋势,其中 PTC 占 80% 以上,且男女发病率差异较大,这一现象引起了国内外学者的高度重视。很多研究都表明出现这样的性别差异可能与雌激素有关,雌激素可能在此过程中发挥着关键作用。雌激素与甲状腺癌的相关性研究是一个热点问题,目前已深入到各个研究层次,包括蛋白质及基因水平。探究雌激素在甲状腺癌发生发展过程中的作用及影响机制具有重要意义。因此,本文通过查阅目前国内外研究报道就各研究层次雌激素与甲状腺癌的相关性进行综述。
【专家点评】
甲状腺癌的发生率存在显著的性别差异,可能与雌激素有关。本文就雌激素在甲状腺癌发生发展过程中的作用及分子机制进行了综述:
1. 甲状腺癌组织中编码雌激素受体(ER)的基因表达发生了变化,且 ESR1 与 ESR2(分别编码 ERα和 ERβ)的比例也发生了改变;
2. 甲状腺癌细胞中可能存在雌激素代谢不平衡,产生大量儿茶酚雌激素醌类物质,导致雌激素 DNA 加和物的产生;
3. 雌激素可能会影响甲状腺癌组织的 DNA 甲基化水平;
4. 雌激素可能通过与其受体结合促进甲状腺癌干细胞的形成;
5. 雌激素可能通过激活 WNT 通路促进甲状腺癌细胞的增殖和转移。
雌激素与甲状腺癌的相关性是近来研究的一个热点,其具体的分子机制有待进一步阐明,届时有望为甲状腺癌的诊治提供新的分子标志物。
叶蕾教授说:在过去的这个月,最值得我们关注的研究是长链非编码 RNA AB074169 通过调节 KHSRP 介导的 p21 表达抑制 PTC 细胞增殖,这提示我们除了已知癌基因与抑癌基因的功能受损之外,长链非编码 RNA 也在 PTC 的发生中扮演了重要的角色,其对 PTC 预后的影响与诊断价值值得进一步研究。
以上文献获取方式:请 点击原文查看获取方式。
更多「月旦评」往期精彩内容点击 「甲状腺书院」观看
