癌症的周围神经侵犯(PNI)是常见的病理表现,会导致明显并发症,预后较差。PNI 通常定义为肿瘤细胞侵入、包绕和贯穿神经。这个名词包括「镜下 PNI」与「大体 PNI」。 镜下 PNI 通常只有组织学表现。而大体 PNI 有临床或影像学表现,包括临床症状,如:感常异常、瘫痪和麻木;或在手术中或影像见肿物。
多种影像学模式可以发现 PNI 的影像学证据,包括 CT、MRI 或 PET(图 1),它们都在检测 PNI 中起重要作用。癌细胞沿着神经侵犯是不良临床事件,与局部复发增加及生存恶化相关。当前放疗医生用于勾画颅神经的资源及指南有限。RTOG 的 PNI 累及颅神经图谱只局限于几条颅神经(见 RTOG CN IX-XII 勾画图谱)。
本文目的在于提供更全面的指南,在 5 种常见合并 PNI 的头颈部癌症中,为放疗科小伙伴们勾画靶区提供帮助。
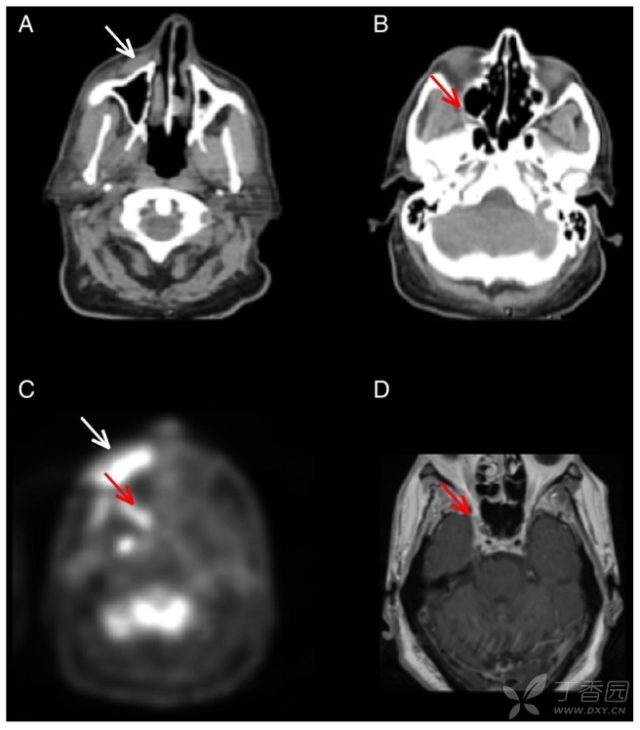
图 1. 神经周围受侵的影像学示例。颧颊部鳞状细胞癌轴位 CT 影像,伴右上颌神经(颅神经 [CN] V2)周围受侵。(A)原发肿瘤(白箭头)和(B)增粗的上颌神经,与癌症 PNI 一致(红箭头);(C) 轴位 PET 影像显示与原发肿瘤对应的高代谢灶(白箭头)以及上颌神经 PNI(红箭头);(D)轴位 T1 增强 MR 影像显示上颌神经 PNI (红箭头)。
颧颊部
颧颊部 (图 2A-A″) 通常指上颌骨和颧骨表面皮肤与软组织,上界眼眶下面,下界口腔。颧颊部的感觉神经来自眶下神经(CN V2 的分支),由上颌骨的眶下孔发出 (图 2B-B″)。沿着眶下孔到眶下裂 (图 2C-C″),并入上颌神经,上颌神经通过翼腭窝向上到达颅底的圆孔 (图 2D-D″)。在偶发 PNI 患者中,我们并不常规勾画神经走行到圆孔处。
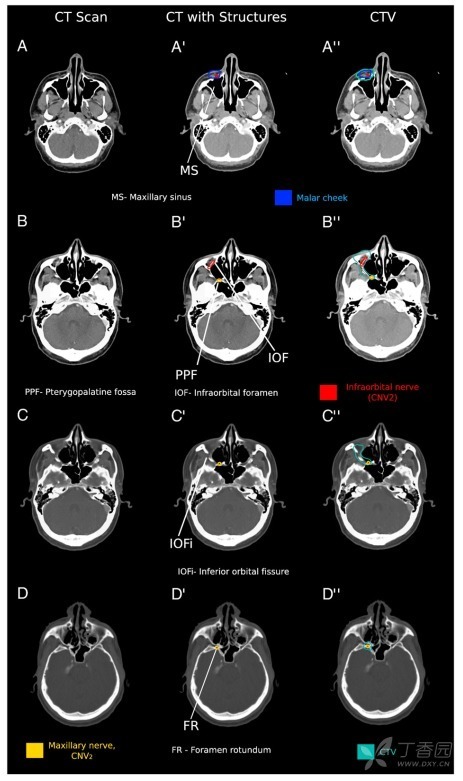
图 2. 颧颊部及相关颅神经轴位 CT 层面。左侧列 (A-D) 是感兴趣区轴位 CT 影像,中列 (A′-D′) 是在 CT 影像上勾画神经,右侧列勾画临床靶区(CTV,水鸭蓝)。上颌神经 (颅神经 [CN] V2)(黄色)及其分支,眶下神经(红色),支配颧颊部(蓝色)存在周围神经受累的危险。
硬颚
硬颚是位于口腔上方的骨板 (图 3A)。因为硬颚是中线结构,双侧都有肿瘤侵犯的危险,靶区应考虑包括双侧颅神经。硬腭大部份由腭大神经和腭小神经支配,都是上颌神经 (CN V2) 的分支。腭大神经与腭小神经在硬腭处通过颚大神经孔与颚小神经孔进入骨 (图 3A-A″),向上进入腭大神经管,在颚大神经管的近端部份,神经纤维加入翼腭神经节,神经节前纤维来自上颌神经 (CN V2) 和翼管神经 (来自 CN VII 的分支) (图 3B-B″)。
累及周围神经的硬颚肿瘤可能存在经翼管神经和岩浅大神经 (CN VII 的分支) 播散到面神经 (Fig 3C; CN VII) 的危险。面神经在内耳道 (图 3C′) 处进入脑干。上颌神经向上进入颅底的圆孔。而翼管神经发自岩浅大神经 (CN VII 的分支)。无症状镜下上颌神经 PNI 的硬颚肿瘤靶区应该包括上颌神经至圆孔。大体累及或有临床证据的 PNI 或组织学类型为腺样囊性癌 (ACC) 患者靶区应再包括从翼管神经和岩浅大神经到内耳道这段面神经 (图 4)。
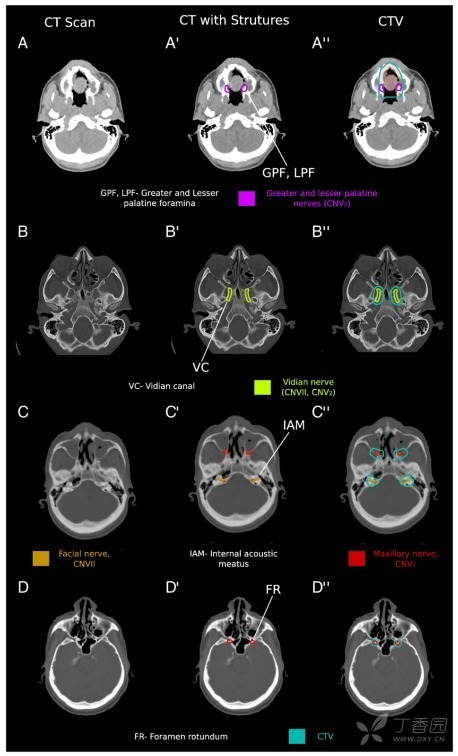
图 3. 硬颚及相关颅神经轴位 CT 层面。左侧列 (A-D) 是感兴趣区轴位 CT 影像,中列 (A′-D′) 是在 CT 影像上勾画神经,右侧列勾画临床靶区(CTV,水鸭蓝)。上颌神经 (颅神经 [CN] V2) (红色) 及其分支,颚大神经与颚小神经(紫色),支配硬颚。面神经 (CN VII) (金色),硬颚肿瘤可通过翼管神经(黄绿色)累及该神经。上颌神经、面神经和上文提及的相应分支均存在癌症累及周围神经的危险。(IAM,内耳道)
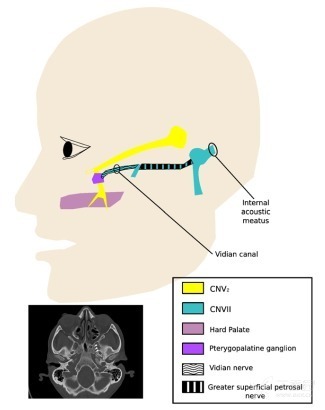
图 4. 硬颚附近的颅神经 [CN] V2 和 VII 之间的神经联系示意图。插图:CT 图像上指示翼管神经(白箭头),在此处这两条神经合并成为翼管神经。
腮腺
腮腺是最大的涎腺,是成对结构,位于外耳道前下方,下颌支后方(图 5A-A″)颞骨乳突前方。腮腺肿瘤危及穿透腮腺的面神经(CN VII)。面神经在茎乳孔处进入颅底,经颞骨岩部(图 5B-B″)最终在内耳门(图 5D-D″)处进入脑干。
耳颞神经(CN V3 的分支)支配腺体组织,存在 PNI 危险,因而靶区应尽量包括到卵圆孔(图 5C-C″)。耳颞神经在下颌骨中后部汇入 CN VII。
对于镜下 PNI 的腮腺肿瘤,因为面神经上行经内听道进入颅底,靶区应包括面神经至茎乳孔及咽旁间隙。对于 ACC 组织学亚型、大体 PNI 特征的患者,建议靶区再包括从耳颞神经开始包下颌神经到卵圆乳(图 6)。
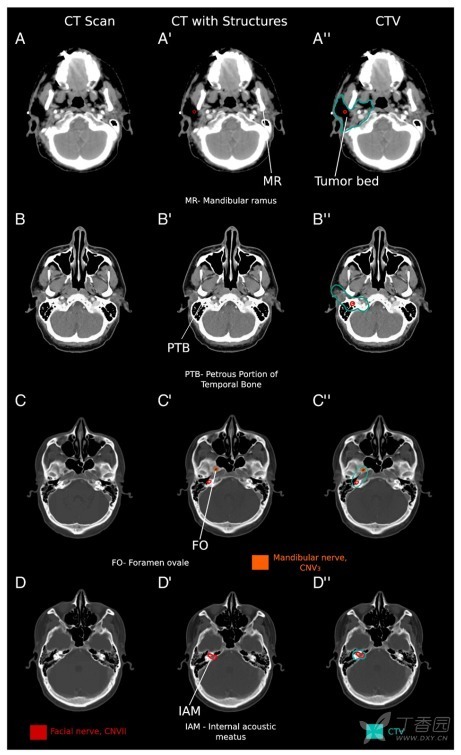
图 5. 腮腺及相关颅神经轴位 CT 层面。左侧列 (A-D) 是感兴趣区轴位 CT 影像,中列 (A′-D′) 是在 CT 影像上勾画神经,右侧列勾画临床靶区(CTV,水鸭蓝)。面神经 (颅神经 [CN] VII) (红色),穿过腮腺组织,腮腺癌通过神经间联系可累及下颌神经 (CN V3)(橙色),支配硬颚。下颌神经和面神经存在癌症累及周围神经的危险。
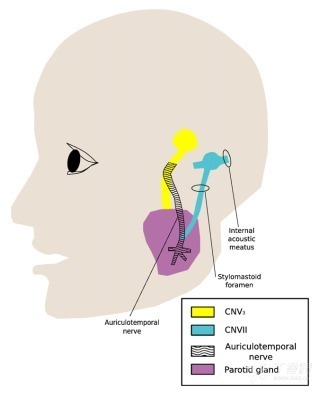
图 6. 腮腺附近颅神经 (CNs) V3 和 VII 之间的神经联系示意图。
颌下腺
颌下腺(SMG)是成对的结构,位于下颌骨的下颌窝(图 7a-a″)。这些腺体接收来自舌神经分支的副交感神经支配(CN V3 分支)(图 7b-b″)。舌神经是下颌神经(CN V3)的 1-2 支大分支,出现在下颌孔的水平(图 7B)。下颌神经从颅底的卵圆孔出颅(图 7D)。SMG 还接收来自面神经支配(CN VII)通过鼓索神经,最终加入舌神经(CN V3 分支)(图 7D)。
起源于 SMG 伴 PNI 的肿瘤存在累及舌下神经的风险(CN XII)通过神经接近腺体深部(图 7B)。舌下神经从颅底舌下神经管出颅(图 7C)。
因为下颌下腺肿瘤的镜下 PNI,我们考虑应该包括下颌神经至卵圆孔,只有在颌下腺深叶肿瘤侵及实质外时才包括舌下神经至舌下神经管。而 SMG 与面神经通过鼓索存在解剖联系,这些肿瘤导致的 CN VII 复发是非常罕见的。
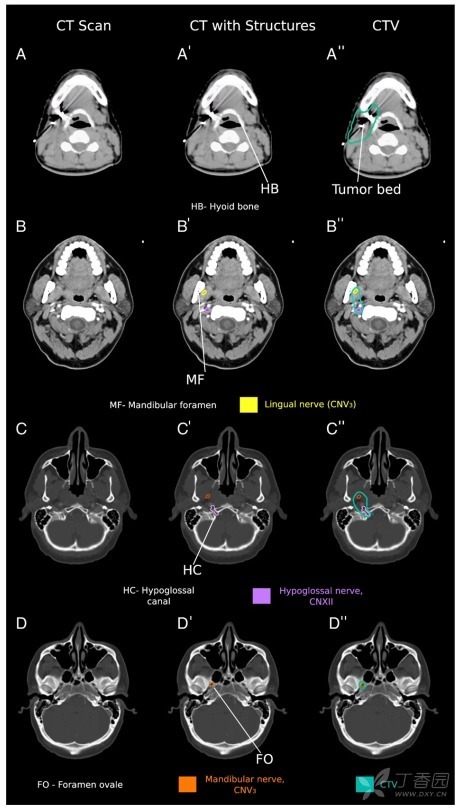
图 7. 颌下腺及相关颅神经轴位 CT 层面。左侧列 (A-D) 是感兴趣区轴位 CT 影像,中列 (A′-D′) 是在 CT 影像上勾画神经,右侧列勾画临床靶区(CTV,水鸭蓝)。下颌神经 (CN V3) (橙色) 及其分支,舌神经(黄色),支配颌下腺存在癌症累及周围神经的危险。颌下腺深叶肿瘤也可以累及舌下神经 (CN XII) (紫色)。
下唇
下唇(图 8A-D)大部份由来自下牙槽神经从下颌骨颏孔发出的颏神经支配。下牙槽神经是下颌神经(CN V3)的分支,进入下颌孔后在下颌骨中行进(图 8B-B″)。下颌神经在翼内外肌形成的咀嚼肌间隙后方上行(图 8C-C″),在卵圆孔处进入颅底 (图 8D-D″)。
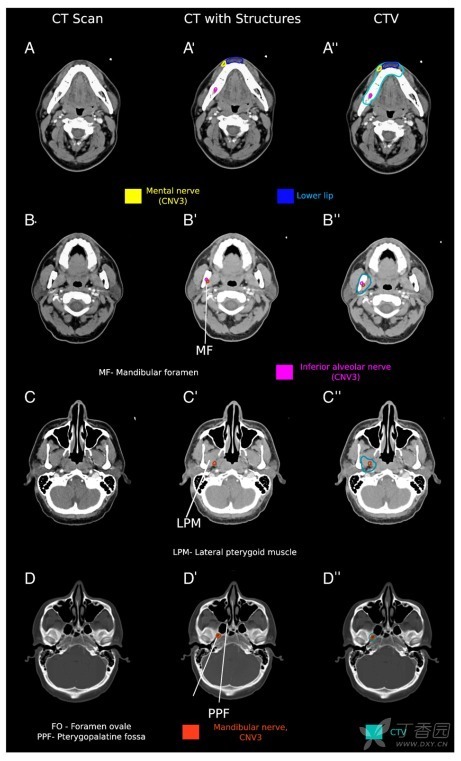
图 8. 下唇及相关颅神经轴位 CT 层面。左侧列 (A-D) 是感兴趣区轴位 CT 影像,中列 (A′-D′) 是在 CT 影像上勾画神经,右侧列勾画临床靶区(CTV,水鸭蓝)。下颌神经 (CN V3) (橙色) 及其分支,下牙槽神经(紫色)和颏神经(黄色),支配下唇(蓝色)存在癌症累及周围神经的危险。
癌症出现了 PNI 是放疗医生面对的挑战。PNI 作为头颈部癌的一个显著特征,据报导可出现于高达 80% 的头颈部鳞癌中。特别是在占头颈部癌 1%-2% 的 ACC 中,高达 96% 的患者存在 PNI 倾向。多数患者因癌症神经周围播散出现神经性疼痛、运动神经功能障碍引起瘫痪和感觉神经功能障碍导致麻木。PNI 的自然病史允许肿瘤从远端神经分支向近端的中枢神经系统侵润,最终导致颅底失败。颅底肿瘤复发是一个主要的问题,而且极难挽救。因此,在 ACC 患者中当肿瘤存在 PNI 时,受累神经通常作为靶区,向上达该神经出颅部位。
已证明 PNI 与临床疗效差相关,对于手术时单纯镜下 PNI 的患者是否行辅助放疗仍存在争议。证明嗜神经肿瘤局部控制获益的证据仅来自回顾性研究。这些研究表明,术后放疗可以改善局部控制并减少致命的颅底复发。然而对辅助放疗的病理适应证尚未达成统一。此外,有一些研究表明术后放疗没有额外的好处。对这些证据的讨论没法明确 PNI 的最佳管理路径,缺乏前瞻性基础研究使其更加复杂。而普遍的共识是,对于伴有 PNI 的癌症辅助放疗可提高局部控制,进一步研究以简化和规范这类疾病的辅助放疗是必要的。
沿着 CNs 径路到达颅底的最佳放疗靶区没有很好的定义,从而导致邻近危及结构明显的毒性风险。在这个区域所包含结构的复杂性和紧凑性使头颈部解剖的难度变得更大。现代调强放射治疗(IMRT)的精确水平进一步强化了靶区勾画一致和精确的重要性。在 IMRT 的时代,放射肿瘤学家能够在毫米量级精准的 CT 扫描中给予三维适形放疗剂量。全球范围内,放射治疗计划的主要不确定性因素是靶区勾画的变异。除了这些挑战外,头颈部解剖的复杂性加深了不确定性,因而对解剖学知识详细全面的了解显得日益重要。
我们选择了 5 个临床常见的病例编制图谱,充分代表合并 PNI 的头颈部病例:颧颊部、硬腭、腮腺、颌下腺、下唇。颧颊部和下唇是常见皮肤病灶合并 PNI 特征的皮肤癌,颧颊部和下唇基底细胞癌的 PNI 发生率为 0.18%-10%,鳞状细胞癌为 2.5% - 14%。实际上,颧颊部或脸部中线部位本身就是 PNI 的危险因素。大小涎腺癌,包括腮腺、颌下腺和硬腭,43% 的可手术癌症患者手术时发现 PNI。在这些数据中,5 个部位代表了放疗医师实践中可能遇到头颈部癌症合并 PNI 的临床情况。根据临床经验划定的解剖区域、文献为基础的失败模式以及确定处理这类患者时神经间的解剖联系勾画相关颅神经。
本图谱作为合并 PNI 的头颈部癌症治疗计划的建议。虽然在治疗这些病例时,不同机构间存在很大的差异,但根据我们的经验,在不同的临床情况下提供建议剂量的基本纲要。对于镜下 PNI、神经切缘阴性患者,我们推荐神经径路照射剂量至少 54 Gy,同时保护所有危及结构。对于大体 PNI、神经切缘阴性患者,我们推荐神经径路照射剂量增加到 60 Gy,保护正常组织耐受量。对于大体 PNI、神经切缘阳性患者,瘤床推荐剂量 66 Gy,其余神经径路照射 60 Gy,注意脑干正常耐受剂量。这类患者的最佳剂量尚未确定,需要进一步研究。有趣的是,临床前研究建议对这类疾病较低剂量可能有效。然而不清楚人类癌症中低剂量是否有效。
每一个临床病例都存在复杂性,因此很难确定哪些神经结构存在危险,及其相对脆弱程度。我们希望提供一个以证据为基础的指南,能够在基本层面上解决这些问题(表 1)。对于已命名神经镜下 PNI 的临床情况,应记录到病理学报告中。我们建议临床靶区至少在该神经外扩 0.5 厘米。镜下 PNI 最常危及的神经是(表 1, 第 2 列)所列的原发灶解剖学近端。对于影像学 PNI、临床颅神经受累或手术中肉眼见神经受累,建议通过神经间联系选择性照射危及 CNs(表 1,第 5 列)。虽然这是大多数皮肤和唾液腺头颈癌的一般性推荐,但特殊的组织学(ACC)需要更高度警惕。由于 ACC 倾向于沿着神经组织径路向近端的中枢神经系统侵袭,导致颅底失败。即使是镜下 PNI 患者,我们也考虑通过神经间联系的颅神经连接以及解剖近端神经可能受累。下文的 3 个例子是如何运用表 1 指导头颈部癌症合并 PNI 放疗计划。
例 1
腮腺多形性腺瘤合并镜下 PNI 患者(表 1, 第 3 行),考虑肿瘤侵及腮腺深叶,靶区应包括面神经(CN VII)走行至颅底。当沿着 CN VII 径路到颅底,通常采用剂量绘画技术, 在内听道照射较低剂量以尽量减少毒副反应。如果是大体 PNI 或 ACC 组织亚型,因为经耳颞神经联系,应增加选择性照射下颌神经(CN V3)。
例 2
硬腭高级别粘液表皮样癌(表 1,第 2 行),合并镜下 PNI,无临床 PNI 证据,靶区应该覆盖 CN V2 至颅底圆孔。因为无明显临床或影像学 PNI 证据,不包括岩浅大神经或翼管神经。
例 3
颌下腺深部 ACC 大 T3 病灶,合并镜下 PNI(表 1,第 4 行),CNs V3 和 XII 因解剖靠近原发肿瘤应包括在靶区内。
表 1. 头颈部恶性肿瘤部位对应的危及颅神经
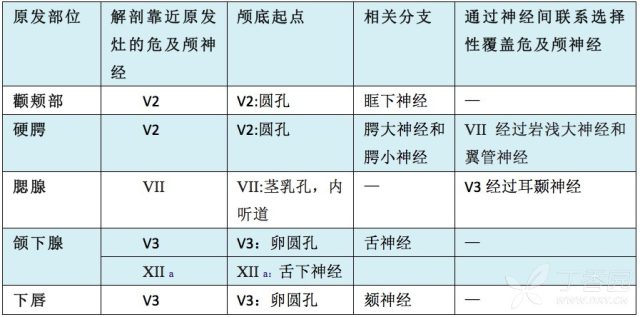
a 仅限于实质外受侵的颌下腺深叶肿瘤。
结论
我们希望为临床医生建立一个便于获取的资源,帮助识别哪些 CNs 与特定病例有关,从而用于治疗合并 PNI 的头颈癌,以及正确识别到达颅底路径中的解剖标志。目的在于使医生能稳定、精细且准确地治疗这些案例。在没有进一步研究提供更明确的指南之前,我们将治疗参数的最终决定权留给临床医生自由决定。
